Jeder fünfte Erwachsene lebt mit einem Fehlbiss. Bei manchen reicht eine Zahnspange nicht aus – dann muss der Chirurg den Kiefer brechen. Was das bedeutet, zeigt Hannah Thissens Geschichte.
Operation bei FehlbissWarum die 18 Jahre alte Hannah wieder unbeschwert lachen kann

Auf den Bildern ihrer Kindheit schnitt sie immer Grimassen, um ihren Fehlbiss zu kaschieren. Nach einer Operation kann die 18 Jahre alte Hannah nun wieder lachen.
Copyright: Alexander Schwaiger
Blättert man in Hannah Thißens Fotoalben gut zehn Jahre zurück, sieht man häufig ein Kind, das Grimassen schneidet. Der Kiefer ein bisschen verschoben, das Kinn nach vorne gestreckt, manchmal den Mund angriffslustig aufgesperrt. Ihre Eltern, so sagt die heute 18 Jahre alte Hannah selbst, hielten es lange für eine Marotte, für wahlweise kindliche Unbekümmertheit oder Scheu vor der Kamera. Es war keines von beidem.
Mit 14 kamen die Schmerzen. Abends zunächst, ein dumpfes Ziehen in den Ohren, das sich in den Nacken fraß, den Kopf umklammerte. „Irgendwann konnte ich ohne Tablette nicht mehr einschlafen", sagt Hannah Thißen heute, Fachabiturschülerin in Köln Ehrenfeld. Ein Kieferorthopäde stellte mittels Röntgenbild schließlich fest, was das Mädchen auf den Kinderfotos schon ahnte: Irgendwas ist schiefgelaufen beim Wachsen. Hannah Thißens Unterkiefer hatte sich gegenüber dem Gesichtsschädel so weit nach vorne und rechts verschoben, dass die Fehlbelastung in den gesamten Kopf ausstrahlte. Die Diagnose lautete Dysgnathie – ein Fehlbiss.
Hannah Thißen vor der Operation. Der Unterkiefer war nach vorne und rechts verschoben, was sie beim Essen einschränkte und Kopfschmerzen verursachte.
Copyright: Uniklinik Köln
Fehlentwicklungen der Zähne, des Kiefers oder des gesamten Kausystems, sind weiter verbreitet, als die meisten Menschen vermuten. Im Milchgebiss werden sie bei jedem dritten Kind beobachtet. Im Erwachsenenalter ist noch immer jeder Fünfte betroffen – in unterschiedlichen Ausprägungen, von der leichten Asymmetrie bis zur schwerwiegenden Fehlstellung. Mediziner unterscheiden dabei mehrere Formen: den Überbiss, bei dem der Oberkiefer zu weit vorsteht; den Vorbiss, bei dem der Unterkiefer zu dominant ist; den Kreuzbiss, bei dem die Zahnreihen seitlich aneinander vorbeischließen; und den offenen Biss, bei dem sich Ober- und Unterzähne selbst beim Zubeißen nicht berühren. Für die Mehrheit der Betroffenen reicht eine kieferorthopädische Behandlung mit Zahnspange aus. Doch bei etwa drei von hundert Menschen versagt dieses Mittel, weil das Problem nicht im Zahnstand liegt, sondern im Knochen selbst. In einer Stadt wie Köln bedeutet das rechnerisch mehrere Tausend Menschen, die einer Operation bedürfen – einem Eingriff, der so präzise wie folgenreich ist. Er verändert das Gesicht für immer. Etwa 120 Patienten landen deshalb jedes Jahr allein in der Uniklinik Köln, wo man sich mit modernster Technik auch sehr komplexen Fällen annimmt. Einige davon auf dem Tisch von Professor Christian Linz.
Sägen, wo Ästhetik auf Funktion trifft
Linz empfängt im Behandlungszimmer der Uniklinik. Ein Zahnarztstuhl, die üblichen Gerätschaften, ein Rollhocker davor, auf dem der Professor zwischen Sideboard und Patientin hin und her flitzen kann. Er ist Mund-, Kiefer- und Gesichtschirurg, einer jener Spezialisten, die an einer der sensibelsten Schnittstellen des menschlichen Körpers arbeiten: dort, wo Ästhetik auf Funktion trifft, wo der Schmerz lauert, aber auch das Selbstbild empfindlich verletzt werden kann. Wenn Linz über Kieferoperationen wie die von Hannah spricht, klingt das zunächst brutal. „Wir schwächen den Knochen mit einem speziellem Instrument, welches einen dünnen Sägeschnitt in den Knochen macht, und brechen ihn dann kontrolliert, so dass wir ihn in die gewünschte Position verschieben können", sagt er.

Professor Christian Linz ist Mund-, Kiefer- und Gesichtschirurg an der Uniklinik Köln. Dort werden auch komplexe Fehlbiss-Fälle behandelt. Zum Einsatz kommt dabei die neuste Technik und minimal-invasive Verfahren.
Copyright: Alexander Schwaiger
Der Kiefer, sagt Linz, ist ein verkanntes Körperteil. Unterschätzt in seiner Sensibilität, unterschätzt in seiner Kraft. „Sie spüren das Sandkorn im Feldsalat, wenn es zwischen den Zähnen steckt. Gleichzeitig haben Sie dort extrem viel Kraft. Genug, um beispielsweise eine Nuss knacken zu können." Dieser Widerspruch – die gleichzeitige Möglichkeit von Feinfühligkeit und roher Gewalt – ist es, der die operative Behandlung so anspruchsvoll macht. Wer hier sägt, braucht beides: das Gespür für Millimeter und den Mut zum kontrollierten Bruch.
Durch eine Kiefer-OP passiert im Gesicht sehr viel
Dabei startet die eigentliche Arbeit weit vor dem Operationssaal. Zu Beginn der Therapie entscheidet der Kieferorthopäde in Zusammenarbeit mit dem Chirurgen, ob eine Operation aus medizinischer Sicht überhaupt nötig und sinnvoll ist. Es folgt der Antrag bei der Krankenkasse. Und dann beginnt eine Behandlungsphase, die Patienten mitunter frustriert und viel Aufklärungsarbeit erfordert – weil sie die Angelegenheit zunächst nicht verbessere, sondern schlechter werden lasse. Der Kieferorthopäde muss den Biss dekompensieren. Das bedeutet: Er macht die jahrelangen Anpassungsleistungen des Körpers rückgängig. Schließlich, so erklärt es Linz, ist der Organismus klug genug, um den Fehlbiss über Jahre hinweg durch eine veränderte Zahnstellung auszugleichen. „Die Zähne streben immer danach, einen geschlossenen Biss zu erreichen – nahezu egal wie krumm sie dafür wachsen müssen“, sagt Linz. Der Kieferorthopäde müsse diese Kompensation zunächst auflösen - eine wichtige Grundlage für den OP-Erfolg. „Die Zähne werden gerade gerückt, passen dann aber noch schlechter zum verschobenen Kiefer. Erst die Operation stellt dann wieder den richtigen Biss ein", sagt Linz.
Die Arbeit des Chirurgen beginnt dann im Büro am Computer. Linz verschiebt und rotiert die Kiefer zunächst digital, testet Positionen, justiert, verwirft. Er sucht den Punkt, an dem Biss, Kauebene und die Beziehung zu Lippen und Gesichtsprofil stimmig sind. Das Wunschergebnis wird auf einer Kunststoffschiene gespeichert – einem dreidimensionalen Abdruck des angestrebten Zustands, der im Operationssaal als Referenz dient. Dann erst greift Linz zum Messer.

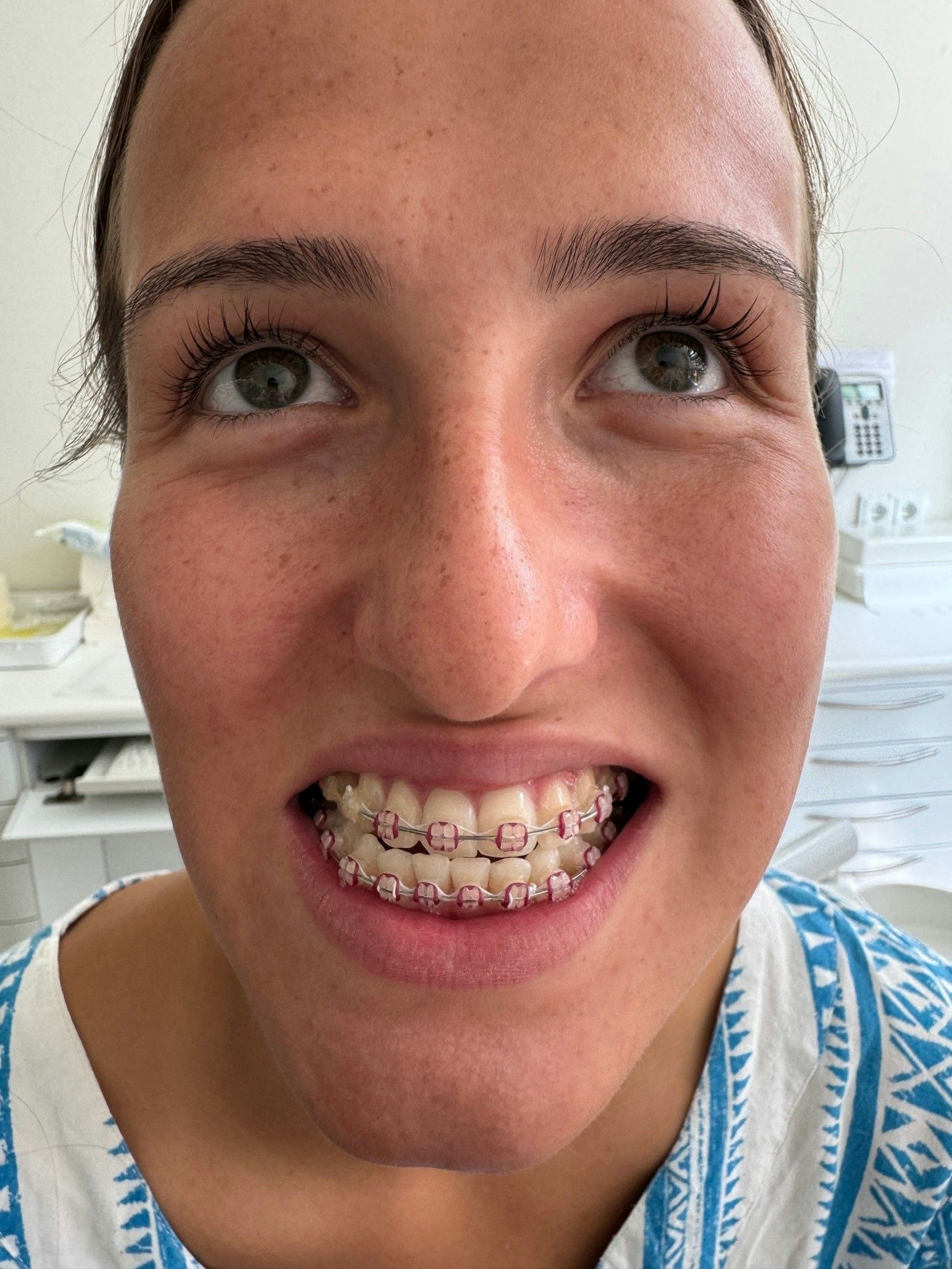
Hannah Thißen ist nach drei Jahren Therapie mit der Behandlung nun fast am Ende angelangt. Im Sommer sollen die Brackets, Ende des Jahres die Schrauben und Platten entfernt werden.
Copyright: Alexander Schwaiger
Minimalinvasiv, betont er. Der Begriff klingt beruhigend, ist aber relativ. Denn was im Operationssaal passiert, ist zwar präzise aber keine kleine Operation: Der Knochen wird gezielt geschwächt, dann kontrolliert gebrochen, in die neue Position geschoben und dort fixiert – mit Platten und Schrauben, die den Kiefer stabilisieren, während der Knochen verheilt. Dabei dürfen weder Zahnwurzeln noch Nerven verletzt werden. Und am Ende, wenn alles gut geht, sieht der Patient eben auch jenseits des Kiefers anders aus. Auch das Kinn, die Nase, der Mund verändern ihr Aussehen leicht. „Durch eine Kiefer-OP passiert im Gesicht sehr viel", sagt Linz.
Mich neben anderen Menschen zu sehen, hat mich runtergemacht
Für Hannah Thißen war die Veränderung eine Befreiung.
Wenn sie von ihrer Kindheit erzählt, dann zeichnet sie das Bild eines unsicheren, zurückhaltenden Mädchens, das gar nicht mehr zu der witzigen und strahlenden jungen Frau von heute zu passen scheint: Dass sie sich nie neben anderen fotografieren lassen wollte. Dass sie Selfies ausschließlich aus ganz bestimmten Winkeln schoss, um sich so zu präsentieren, wie sie glaubte, wirklich auszusehen. „Wenn ich mich selbst im Spiegel sah, fand ich mich noch ok. Aber mich neben anderen Menschen zu sehen, hat mich runtergemacht", sagt sie. Der Fehlbiss war kein rein medizinisches Problem. Er griff in das Bild ein, das ein junger Mensch beim Heranwachsen von sich selbst entwickelt – eines der vielleicht empfindlichsten Konstrukte, die es gibt.
Die Großeltern hielten es für einen primär ästhetischen Eingriff und rieten ihr ab
Nicht alle in ihrem Umfeld haben den Wunsch, sich operieren zu lassen, verstanden. Ihre Großeltern hielten es für einen primär ästhetischen Eingriff und rieten ihr ab. „Das brauchst du doch nicht. Du siehst doch auch so hübsch aus." Aber für Hannah bedeutete die OP viel mehr als Äußerlichkeiten. Sie litt unter Schmerzen, bald wurde die abendliche Schmerztablette zur Routine. Sie litt unter eingeschränkter Funktion. „Ich konnte schlecht von Lebensmitteln abbeißen, musste mein Essen vorher in kleine Stücke schneiden.“
Eine ausgeprägte Dysgnathie ist nie ein rein kosmetisches Problem. Wer falsch beißt und kaut, überlastet einzelne Zähne, was zu vorzeitigem Zahnverlust führen kann. Kiefergelenkschmerzen, Kopfschmerzen, ein störendes Knacken beim Öffnen des Mundes gehören zu den häufigen Begleiterscheinungen. Sprache und Schlucken können beeinträchtigt sein. Und die psychische Last ist nicht zu unterschätzen.

Auch Selfies macht Hannah jetzt wieder aus allen Blickwinkeln - den Kiefer muss sie dabei nicht mehr kaschieren.
Copyright: Alexander Schwaiger
Die Ursachen sind vielschichtig. Oft spielt die Genetik die entscheidende Rolle – wer Eltern oder Großeltern mit Kieferfehlstellungen hat, trägt ein erhöhtes Risiko. Doch äußere Einflüsse können das Kieferwachstum ebenso ungünstig lenken: langes Daumenlutschen in der Kindheit, chronisches Mundatmen infolge von Allergien oder vergrößerten Rachenmandeln, die Angewohnheit mit der Zunge bei jedem Schlucken gegen die Zahnreihen zu stoßen, Verletzungen und Erkrankungen, die das Knochenwachstum stören. Auch viele Kinder mit Fehlbildungen wie einer Lippen-Kiefer-Gaumenspalte operiert Linz in der Uniklinik.
Suppe mit der Spritze essen
Was nach der Operation folgt, beschreibt Hannah schonungslos. Gummibänder an der Zahnspange hielten den Kiefer geschlossen, damit der Knochen in der richtigen Position verheilen konnte. Die ersten Tage: eine Spritze, mit der sie Suppe und Pudding durch die Zahnlücken presste. „Immerhin habe ich in dieser Zeit gelernt, wie viele unterschiedliche Sorten es da gibt“, sagt sie lachend. Zähneputzen – nicht möglich. Sprechen – nur durch die zusammengebissenen Zähne. „Das war schon hart", sagt sie. Später durfte sie die Gummis zum Essen lösen, musste sie anschließend aber wieder anbinden. Die Prozedur war so aufwendig, dass sie manchmal auf Mahlzeiten verzichtete.
Drei Jahre hat die gesamte Therapie gedauert. Drei Jahre, in denen Hannah einen Körper bewohnte, der sich in einer Art medizinischem Zwischenzustand befand – schlechter als zuvor, noch nicht so gut wie angestrebt. Wer so lange auf ein Ergebnis wartet, das erst am Ende sichtbar wird, braucht viel Geduld. Oder einen Leidensdruck, der groß genug sind, um jeden Zweifel zu überstimmen.
Noch immer ist Hannah in Behandlung. Nachts schläft sie mit Gummis, die die Kieferposition fixieren. Im Sommer sollen die Brackets entnommen werden, Ende des Jahres dann die Platten, die bei der Operation in den Kiefer eingefügt wurden, um ihn zu stabilisieren. Der Prozess ist noch nicht abgeschlossen. „Ich merke immer noch, dass mein Kiefer eigentlich nach rechts will", sagt sie. „Aber ich weiß durch die Fixierung, wo mein Biss eigentlich sein soll." Befreit ist sie von den Kopfschmerzen, von dem Gefühl ihr Kinn verstecken zu müssen. Sie lacht gern. Während sie da mit Linz im Behandlungszimmer sitzt, eigentlich ununterbrochen. „Heute kann ich mich mit meinem lachenden Gesicht viel besser identifizieren.“ Und sie kann, so sagt sie fröhlich, wieder alles essen. Auch eines ihrer kiefertechnisch gesehen herausfordernden Lieblingsgerichte: „Einen riesigen Burger mit Camembert.“
